Farmaco iniettabile per il trattamento dell’HIV multifarmacoresistente efficace con due sole somministrazioni all’anno
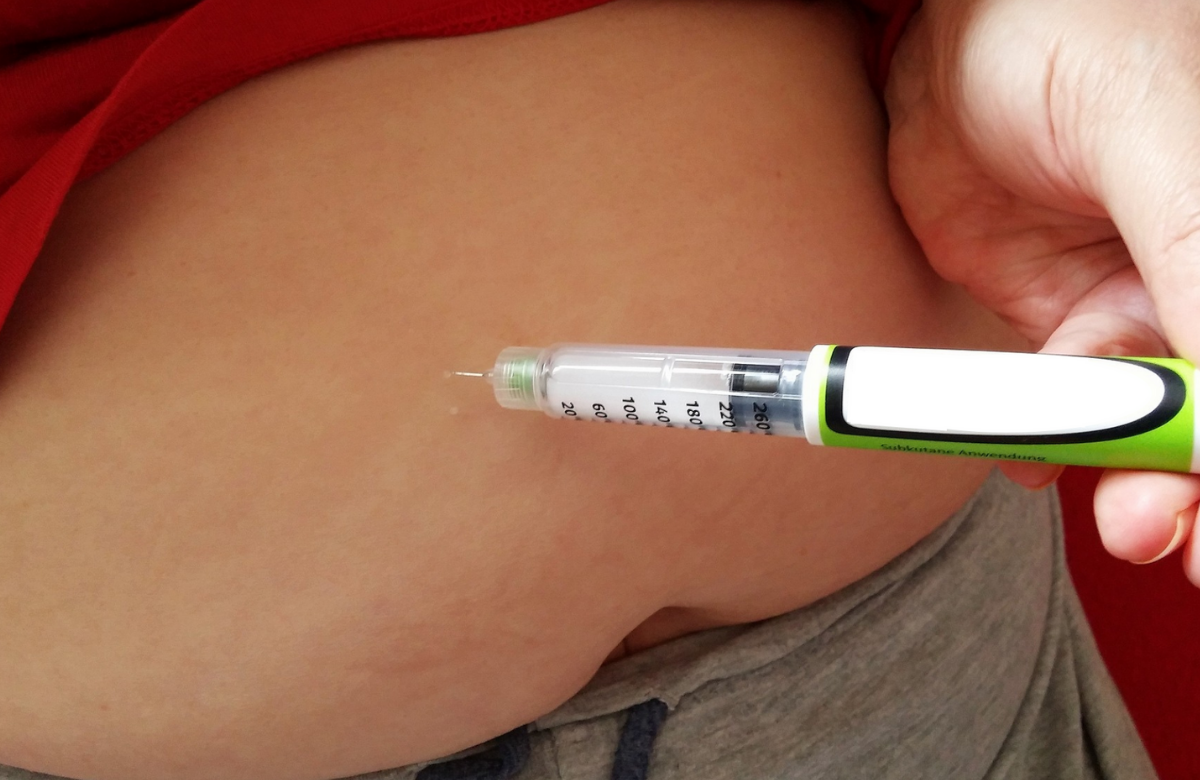
Il lenacapavir è un nuovo antiretrovirale che permette di limitare l’assunzione a sole due volte l’anno. Nello studio presentato questa settimana alla 11° Conferenza dell’International AIDS Society sulla ricerca in materia di HIV (IAS 2021) è stato somministrato tramite iniezione sottocutanea nell’addome.
Il professor Jean-Michel Molina dell'Hôpital Saint-Louis di Parigi ha presentato alla Conferenza i risultati relativi ai primi sei mesi dello studio. Il gruppo di intervento, composto da 24 pazienti, ha assunto il lenacapavir per via orale per un periodo di due settimane, poi una dose di lenacapavir per via sottocutanea insieme a un regime di base ottimizzato (cioè la migliore combinazione di altri farmaci in base al profilo di resistenza del paziente). Altri 12 partecipanti hanno invece ricevuto per le prime due settimane un placebo in compresse, poi anche loro il lenacapavir per via orale per altre due settimane più un regime di base ottimizzato, e infine le iniezioni.
Alla 26° settimana, l'81% dei pazienti presentava una carica virale inferiore alle 50 copie e l'89% inferiore alle 400. Un risultato peraltro raggiunto malgrado il fatto che per più della metà dei partecipanti i ricercatori non sono stati in grado di elaborare un regime di base ottimizzato che comprendesse più di un farmaco attivo. Ulteriori risultati dello studio saranno valutati alla 52° settimana.
Il lenacapavir è anche allo studio per l'impiego in soggetti mai precedentemente trattati: i primi risultati di questa sperimentazione saranno riferiti oggi a IAS 2021.
Priorità alle persone con HIV per la vaccinazione anti-COVID-19

Dallo studio, condotto dall'OMS su oltre 15.000 casi di COVID-19 in persone affette da HIV principalmente in Sudafrica (94,6%), è infatti emerso che:
- le persone con HIV avevano il 13% di probabilità in più di essere ricoverate in ospedale con manifestazioni gravi o critiche di COVID-19, anche controllando per età, sesso e presenza di co-morbidità;
- maggiori sono risultate anche le probabilità di decesso dopo il ricovero per COVID-19: il rischio per una persona con HIV risultava aumentato del 30% a prescindere da età, sesso, gravità del quadro al momento del ricovero e presenza di comorbidità;
- fattori come diabete, ipertensione, sesso maschile ed età superiore ai 75 anni sono risultati ognuno associato a un aumentato rischio di decesso.
Sebbene l'aumento del rischio di sviluppare forme gravi di COVID-19 sia in sé modesto, è particolarmente importante in paesi come il Sudafrica, dove il numero di persone con HIV è elevato, ha spiegato ad aidsmap la dott.ssa Silvia Bertagnolio dell'OMS.
La scorsa settimana, l'OMS ha dunque raccomandato di dare priorità alle persone affette da HIV nei piani di vaccinazione; ma c’è anche bisogno che i vaccini siano disponibili.
"C'è assoluto bisogno di un accesso equo al vaccino; nei paesi a basso e medio reddito la copertura vaccinale è soltanto del 3-4%, e dobbiamo somministrare la prima dose a tutti", ha detto in un incontro con la stampa la dott.ssa Meg Doherty, direttrice dei programmi globali per HIV, epatite e infezioni sessualmente trasmissibili dell’OMS.
Epatite C praticamente eliminata dalle persone affette da HIV nei Paesi Bassi
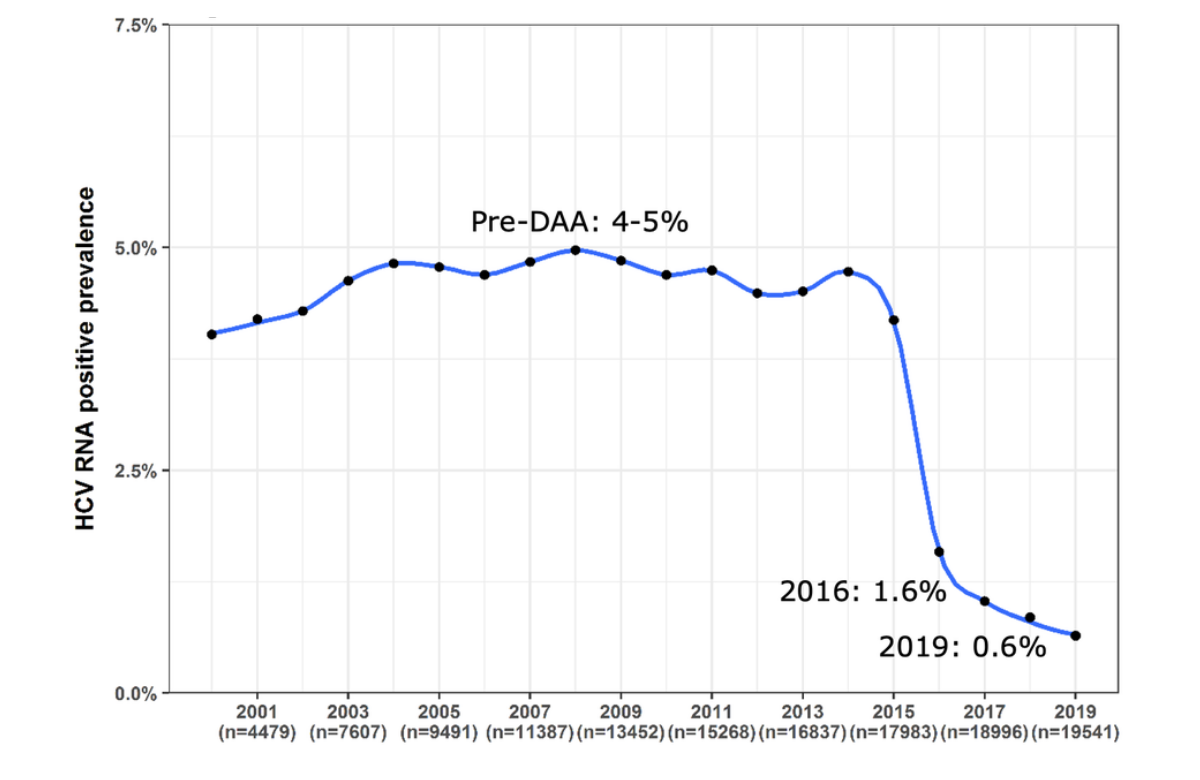
L'Organizzazione Mondiale della Sanità ha stabilito degli obiettivi per l'eliminazione globale dell'epatite C entro il 2030, tra cui rientrano trattare l'80% dei pazienti con infezione cronica da epatite C e ridurre i nuovi casi del 90% rispetto al 2015. A livello nazionale, l'eliminazione dell'epatite C dipende dall’efficienza di screening, diagnosi e presa in carico del paziente, oltre che dalla disponibilità del trattamento. I gruppi di popolazione con elevata prevalenza di epatite C, come le persone con HIV, sono stati considerati prioritari per le campagne di microeliminazione (ossia l’eliminazione in un territorio definito).
I dati presentati alla Conferenza provengono da una coorte nazionale che comprende il 98% degli adulti e dei bambini affetti da HIV che fruiscono di assistenza medica. I ricercatori hanno riscontrato che la prevalenza dell'epatite C cronica nella coorte tra il 2000 e il 2014 era stabilmente rimasta tra il 4 e il 5%: nel 2016, a seguito di un’accelerazione dell’adesione al trattamento, era scesa all'1,6% e nel 2019 addirittura allo 0,6%.
La prevalenza tra gli uomini gay e bisessuali è aumentata dall'1% del 2000 a oltre il 4% nel 2014, per poi diminuire bruscamente, fino a toccare lo 0,5% nel 2019. Tra le persone che fanno uso di sostanze stupefacenti per via iniettiva, invece, è diminuita dal 70% nel 2000 al 58% nel 2014 e al 12% nel 2019.
A fine 2020, le persone della coorte ancora affette da infezione cronica da epatite C erano solo 29.
Le maggiori probabilità di non ricevere il trattamento per l’epatite C sono state osservate tra le persone meno coinvolte nel percorso di cura dell'HIV e tra i consumatori di sostanze per via iniettiva.
Presentando i risultati, il dott. Cas Isfordink ha concluso che: “I Paesi Bassi sono vicini al traguardo della micro-eliminazione del virus dell’epatite C tra le persone affette da HIV”.
Nei paesi a più alta prevalenza HIV non è ancora raccomandato il dolutegravir per tutti
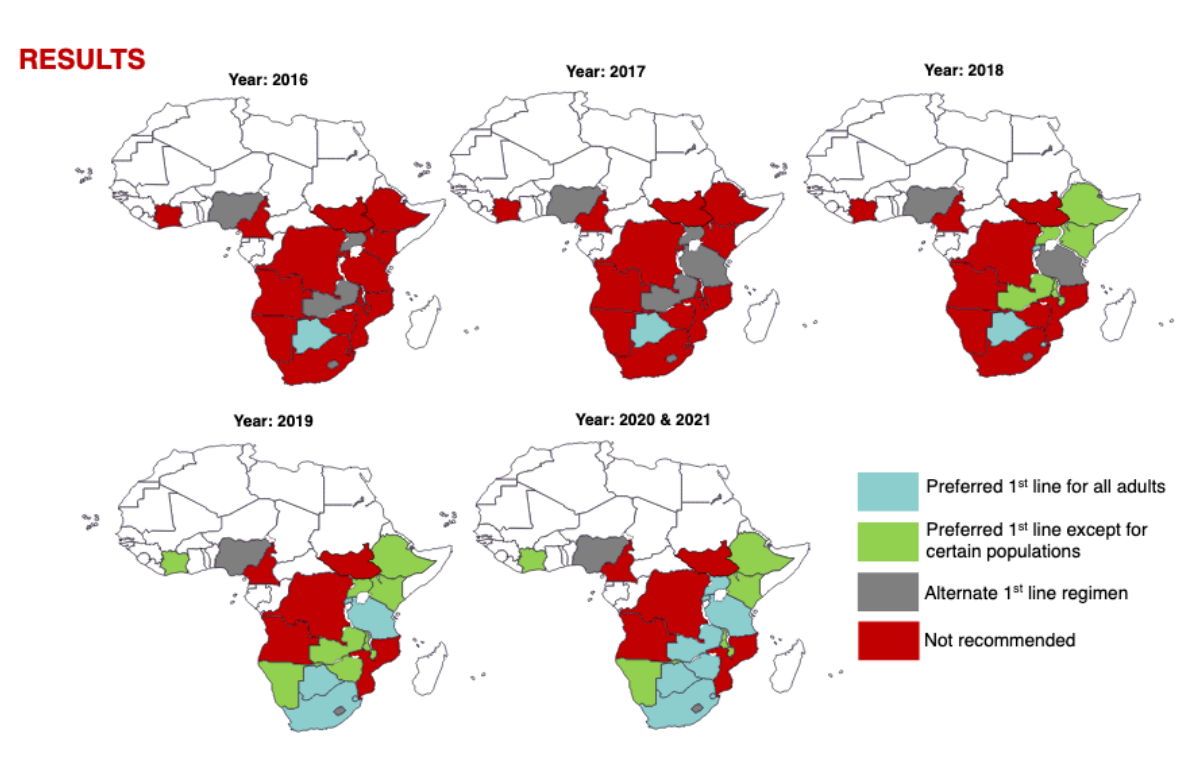
L'inibitore dell'integrasi dolutegravir è stato raccomandato per la prima volta dall'OMS come parte di un regime alternativo di prima linea nel 2016. Nel 2018 in uno studio condotto in Botswana sono però emersi alcuni dati preliminari circa un possibile aumento del rischio di difetti del tubo neurale (un tipo di difetto congenito) ad esso associato, in conseguenza dei quali sono state formulate avvertenze circa la sicurezza della somministrazione di questo farmaco che hanno spinto l'OMS a raccomandare il dolutegravir per le donne in età fertile solo se era disponibile una contraccezione affidabile.
I dati di follow-up dello studio del Botswana e altre ricerche hanno successivamente fornito rassicurazioni circa la sicurezza del dolutegravir in gravidanza, così che nel 2019 l’OMS ha raccomandato di includere il dolutegravir nel trattamento di prima linea per tutti gli adulti.
Eppure, a quanto pare, le preoccupazioni non si sono dissipate.
I ricercatori hanno esaminato le linee guida per il trattamento pubblicate dai 20 paesi dell'Africa subsahariana maggiormente colpiti dall’HIV. Otto paesi raccomandano il dolutegravir per tutti, in linea con le attuali linee guida dell'OMS. Cinque paesi, però, raccomandano il dolutegravir per tutti tranne che per le donne in gravidanza (le linee guida del 2018), due lo raccomandano solo come regime alternativo (linee guida del 2016) e cinque non lo raccomandano affatto.
I 12 paesi non in linea con le attuali linee guida dell'OMS coprono circa il 39% delle persone che vivono con l'HIV nell'Africa subsahariana.
Gli autori dello studio auspicano azioni più rapide per tradurre le conoscenze scientifiche in politiche e servizi.
Più violenze sessuali contro le donne in Uganda durante la pandemia da COVID-19
Durante la pandemia da COVID-19 sono aumentate in Uganda le segnalazioni di stupro e violenza sessuale contro donne e ragazze, mentre è calata la richiesta di profilassi post esposizione (PEP), un trattamento di emergenza per prevenire l’infezione da HIV. Questi dati, riferiti a IAS 2021, fanno pensare che le donne e ragazze ugandesi durante la pandemia siano state maggiormente esposte all’infezione da HIV.
Rose Apondi e i suoi colleghi dei CDC (Centers for Disease Control and Prevention) hanno analizzato dati raccolti di routine per confrontare la situazione dei sei mesi precedenti la pandemia di COVID-19 (da ottobre 2019 a marzo 2020) con quella dei sei mesi successivi all’inizio della pandemia (da aprile 2020 a settembre 2020). Sono stati esaminati i dati relativi alle denunce per stupro e quelli sull’adesione alla PEP per donne e ragazze di tutte le età, ricavandoli dalle cartelle cliniche; a questi sono state aggiunte le denunce di violenza sessuale e le segnalazioni di gravidanze di adolescenti al di sotto dei 18 anni pervenute numero di emergenza per l’infanzia del paese.
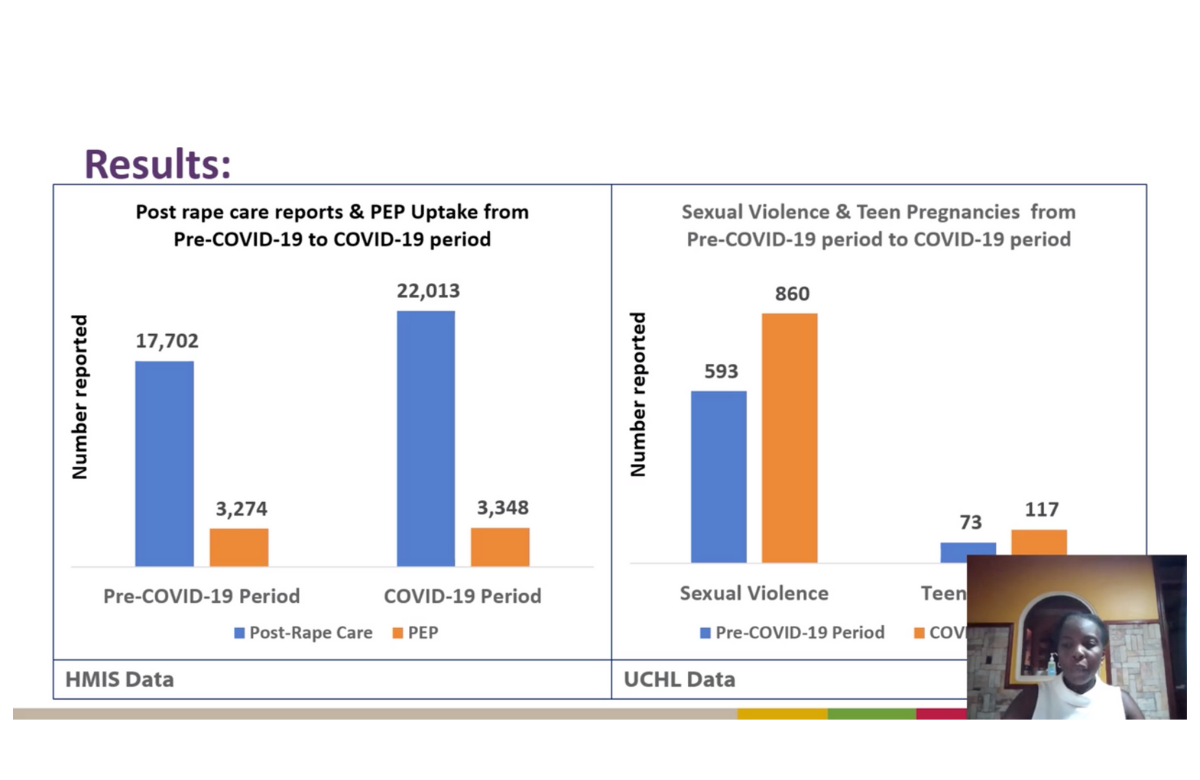
Nei sei mesi precedenti il COVID-19 hanno fatto richiesta di assistenza medica a causa di uno stupro 17.702 donne, mentre 3274 hanno ricevuto la PEP. Nel periodo di sei mesi post-inizio pandemia preso in considerazione, le donne che hanno chiesto di essere assistite a seguito di uno stupro sono aumentate a 22.013, e quelle che hanno ricevuto la PEP sono state 3348. Oltre il 50% degli interventi di cura post-stupro attuati mentre la pandemia era in corso sono stati prestati dopo le 72 ore raccomandate, un ritardo che in molti casi è stato attribuito al lockdown.
Nei sei mesi precedenti al COVID-19, le denunce di violenza sessuale da parte di ragazze al di sotto dei 18 anni sono state 593, contro le 860 nei sei mesi durante il COVID-19.
Considerando che gli episodi di violenza di genere e sessuale spesso non vengono denunciati, l’aumento reale dei casi potrebbe anche essere più elevato; questo studio si è infatti basato sulle segnalazioni fatte a operatori sanitari o al numero di emergenza. Gli autori auspicano che vengano istituiti o resi più efficienti e flessibili i servizi per assistere le vittime di violenza di genere durante le pandemie, specialmente quando è in corso un lockdown.
