Um implante de PrEP pode durar mais de um ano

Dr Randolph Matthews da Merck. Foto de Liz Highleyman.
Um implante que contém um novo anti-retroviral poderá fornecer níveis sustentados de fármacos suficientes para prevenir a infecção pelo VIH durante mais de um ano, segundo o Dr Randolph Matthews durante a 10ª Conferência sobre Ciência do VIH da Sociedade Internacional sobre SIDA (IAS 2019) na Cidade do México.
O fármaco islatravir, anteriormente conhecido como MK-8591, é um inibidor nucleósido da translocação da transcriptase reversa(INTTR) com uma semi-vida extremamente longa, o que significa que é adequado para formulações de ação prolongada. O islatravir oral também está a ser investigado como tratamento para o VIH.
A Merck, empresa que desenvolveu o medicamento, começou a trabalhar para testar o potencial deste como profilaxia pré-exposição (PrEP). Formolou o islatravir como um implante, uma pequena inserção de plástico que é colocada sob a pele do braço.
O estudo do implante de PrEP anunciado na conferência avaliou os níveis do fármaco (versus placebo) em duas doses diferentes (54mg e 62mg por implante) administradas a 16 indivíduos por um período de três meses. O objetivo do estudo foi avaliar a segurança e tolerabilidade, e estimar o tempo em que a concentração de islatravir desceria abaixo do nível mínimo efetivo para parar a replicação do VIH.
A dose de 62mg produziu níveis acima deste limiar em todos os voluntários do ensaio durante os três meses em que o implante estava em vigor, enquanto que em algumas pessoas que receberam a dose mais baixa, os níveis caíram abaixo do nível durante parte do tempo.
Embora este tenha sido apenas um estudo de três meses, as projeções mostram que a concentração fo fármaco produzida pelo implante deve ficar bastante acima do limiar de prevenção por pelo menos um ano, e provavelmente consideravelmente mais.
O dolutegravir leva ao ganho de peso em dois estudos africanos
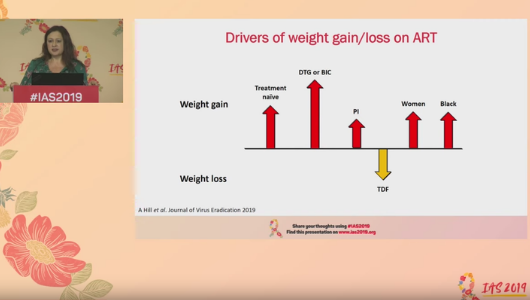
Imagem do livestream de Michelle Moorhouse a apresentar na IAS 2019.
O ensaio NAMSAL distribui aleatoriamente 613 adultos nos Camarões ou para a formulação mais antiga de tenofovir (tenofovir disoproxil fumarato – TDF), lamivudina e dolutegravir ou para tenofovir, lamivudina e efavirenz. O peso corporal do participante foi medido no início do estudo e na semana 48. Após 48 semanas, os participantes no braço do estudo com dolutegravir tinham ganho uma mediana de 5 kg em comparação com um ganho de 3 kg no braço do efavirenz. O ganho de peso superior a 10% da massa corporal foi significativamente mais provável em mulheres que tomam dolutegravir quando comparado ao efavirenze, mas não houve diferença significativa no ganho de peso por regime em homens.
O estudo ADVANCE distribui aleatoriamente 1053 adultos e adolescentes na África do Sul ou para o tenofovir (TDF), emtricitabina e dolutegravir; a nova formulação do tenofovir (tenofovir alafenamida fumarato – TAF), emtricitabina e dolutegravir; ou tenofovir (TDF), emtricitabina e efavirenz. Após 48 e 96 semanas, o ganho de peso foi maior no grupo que recebeu TAF / emtricitabina / dolutegravir. O ganho de peso foi menor no grupo TDF / entricitabina / dolutegravir e menor no grupo TDF / emtricitabina / efavirenz.
No estudo ADVANCE, houve também uma diferença significativa no ganho de peso por género. Os homens e mulheres distribuídos para dolutegravir ganharam peso numa proporção semelhante até a semana 48, no entanto apesar do peso masculino estabilizar após a semana 48, as mulheres continuaram a ganhar peso.
É necessário um acompanhamento a longo prazo para avaliar as consequências do ganho de peso nessas populações de estudo. Moorhouse disse que a análise de outras populações experimentais é necessária para analisar o ganho de peso em diferentes configurações e populações.
OMS endossa PrEP intermitente para homens gays

Jean-Michel Molina no t IAS 2019. Foto de Liz Highleyman.
A Organização Mundial de Saúde (OMS) atualizou a suas diretrizes para profilaxia pré-exposição (PrEP) para incluir a PrEP intermitente feita antes e depois do sexo como uma opção de prevenção do VIH para homens que fazem sexo com homens. A atualização foi anunciada esta semana na IAS 2019.
A conferência contou com inúmeras apresentações sobre a PrEP, incluindo um relatório de que nenhum participante do estudo francês Prévenir que usou consistentemente a PrEP diária ou intermitente se infetou com VIH.
A PrEP intermitente – também chamada de PrEP sob demanda ou o esquema 2 + 1 + 1 – envolve tomar uma dose dupla (dois comprimidos) de Truvada (tenofovir disoproxil fumarato / emtricitabina) entre 2 e 24 horas antes do sexo antecipado em se ocorrer, deve ser tomato um comprimido 24 horas após a dose dupla e outro 24 horas depois. Se o sexo ocorrer vários dias seguidos, deve ser tomado um comprimido todos os dias, até 48 horas após o último evento.
Em 2015, o Dr. Jean-Michel Molina da Universidade de Paris informou que a PrEP intermitente reduziu em 86% o risco da infecção pelo VIH entre gays e bissexuais masculinos no estudo francês Ipergay – igualando o efeito protetor da PrEP diária no estudo do Reino Unido PROUD.
Depois de Ipergay, o grupo de Molina embarcou no estudo Prévenir. Os participantes do estudo podem optar por tomar o Truvada diariamente ou intermitente. Desde o início de maio de 2019, o Prévenir registrou 3057 homens em 26 locais. Cerca de metade dos homens optaram pela PrEP intermitente. Dois homens seroconverteram durante o acompanhamento, ambos no grupo de PrEP intermitente. No entanto, ambos tinham parado de tomar PrEP várias semanas antes e fizeram sexo sem preservativo nesse período.
Em 2015, a OMS recomendou que a PrEP oral “deve ser oferecida como uma opção adicional de prevenção para pessoas com risco substancial de infecção pelo VIH como parte de uma abordagem de prevenção combinada”, mas não endossou o regime intermitente.
A atualização diz que a dosagem intermitente de PrEP é uma opção para homens que fazem sexo com homens. Este regime é apropriado para homens que acham a PrEP intermitente mais eficaz e conveniente, aqueles que fazem sexo com menos frequência e aqueles que podem planear sexo com pelo menos duas horas de antecedência.
A PrEP intermitente não é recomendada para mulheres cisgénero ou transgénero, homens transgénero que têm sexo vaginal ou homens que fazem sexo com mulheres. São necessárias investigações adicionais em regimes alternativos, levando em conta a farmacologia diferente do tenofovir no trato genital feminino. O regime também não é adequado para pessoas com hepatite B crónica.
Homens representaram dois terços da transmissão do VIH no estudo de prevenção PopART

William Probert na IAS 2019. Foto de Roger Pebody.
O PopART foi um ensaio aleatório de cluster sobre o impacto na incidência do VIH de uma estratégia universal de rastreio e tratamento. O ensaio foi realizado em comunidades da Zâmbia e KwaZulu-Natal, na África do Sul. As comunidades foram distribuídas aleatoriamente para receber serviços padronizados de rastreio e tratamento do VIH ou para receberem o teste ao domicílio e ligação aos cuidados de saúde, com tratamento imediato.
A incidência do HIV diminui 30% nas comunidades que recebem testes ao domicílio e tratamento imediato, em comparação com aqueles que recebem cuidados de rotina.
Os investigadores queriam saber se algum grupo de pessoas tinha maior probabilidade de transmitir o VIH neste estudo, como resultado de não estar em tratamento, de deixar o tratamento ou de não aderir ao tratamento.
Depois de analisar o perfil genético dos vírus adquiridos pelos participantes do estudo, os investigadores descobriram que os grupos com maior probabilidade de transmitir o VIH eram homens entre 25 e 29 anos e mulheres entre 20 e 24 anos.
Estima-se que dois terços de todas as transmissões foram de homens para mulheres, enfatizando a importância de envolver os homens jovens nos cuidados de saúde e garantir que eles possam manter a carga viral indetectável.
África do Sul economiza 326 milhões USD em dolutegravir
O setor público da África do Sul economizará 326 milhões de USD nos próximos três anos como resultado de um exercício competitivo de licitação que reduziu o preço de uma combinação fixa de tenofovir, lamivudina e dolutegravir para 65 USD por pessoa, por ano. A poupança ajudará a África do Sul a tratar cerca de mais 2 milhões de pessoas, disse Herbert Musariri, da Iniciativa Clinton Health Access, à IAS 2019.
A África do Sul tem o maior programa de tratamento de VIH do mundo. Mais de 4,7 milhões de pessoas recebem tratamento antirretroviral, em grande através do setor público, tornando o governo sul-africano o maior comprador de medicamentos antirretrovirais do mundo.
O governo tem diminuído constantemente o custo do tratamento antirretroviral através de concursos. O mais recente, em 2018, definiu um preço máximo pela primeira vez. Oito fornecedores foram selecionados, incluindo três na África do Sul, para promover a segurança do abastecimento e reduzir o risco de falta de medicamentos.
Musariri disse que a experiência da África do Sul poderia ajudar outros países a negociar preços mais baixos também.
Baixa cobertura da redução de danos para as pessoas que injetam drogas na África do Sul

Imagem dos slides da apresentação de Andrew Scheibe na IAS 2019. Fonte original da imagem: TB HIV Care 2018.
A África do Sul faz parte de muitas rotas comerciais de drogas e o uso de drogas injetáveis aumentou nas últimas duas décadas. Entre 14 e 21% das 75 000 pessoas que injetam drogas na África do Sul vivem com o VIH.
A Organização Mundial da Saúde (OMS) recomenda que os serviços de redução de danos para pessoas que usam drogas injetáveis incluam: programas de troca de seringas (que distribuam pelo menos 300 seringas por pessoa, por ano); terapêutica de substituição opiácea (com cobertura de pelo menos 40% das pessoas); Rastreio e aconselhamento para o VIH; e que todas as pessoas diagnosticadas com VIH iniciem o tratamento do VIH.
Scheibe usou os dados do programa de janeiro a junho de 2018 para avaliar a distribuição de agulhas, a cobertura da terapêutica de substituição de opiáceos e a cascata de tratamento do VIH entre pessoas que injetam drogas que usam os serviços de redução de danos nas cinco cidades.
Os serviços de troca seringas distribuíam uma média de 76 seringas por pessoa entre as que usam o serviço por ano, variando de 52 por pessoa em Pretória a 174 na Cidade do Cabo. Apenas 260 pessoas estavam em terapêutica de substituição opiácea, representando apenas 4% de cobertura em todas as cidades (de 0% em Port Elizabeth a 8% na Cidade do Cabo).
No total, apenas 24% das pessoas que acedem os serviços foram testadas para o VIH nesse período. Dos que foram testados, uma média de 23% foram diagnosticados com VIH e apenas 20% dos diagnosticados iniciaram a terapêutica antirretroviral.
Os investigadores concluíram que a distribuição de seringas precisa ser duplicada, a cobertura da terapêutica de substituição opiácea precisa expandir-se dez vezes, e o acesso ao teste e tratamento do VIH precisa aumentar cinco vezes.
Os auto-testes não são adequados para as pessoas em tratamento para o VIH verificarem se “ainda têm” VIH
Os programas de teste relatam um número significativo de pessoas que já foram diagnosticadas como re-testagem, às vezes como parte de um processo de religação aos cuidados de saúde, mas frequentemente devido a dúvidas sobre o diagnóstico inicial. No contexto sul-africano, há um número significativo de curandeiros que afirmam curar indivíduos. Com a crescente discussão de "indetetável = intransmissível", uma razão emergente é devido à incompreensão da natureza de uma carga viral indetetável.
À medida que os programas de autoteste aumentam, há mais oportunidades para as pessoas se testarem, mas sem interação com profissionais de saúde que possam explicar o significado de um resultado ou organizar testes posteriores. O perigo é que as pessoas que querem confirmar seu estatuto para e VIH recebam um resultado indeterminado ou não reativo (ou seja, um falso negativo) ou de baixa reatividade (indeterminado) e parem de tomar o tratamento antirretroviral.
Neste estudo, uma amostra de 100 pessoas com VIH foram testadas com um teste rápido de fluido e cinco testes de sangue. Os resultados foram lidos e interpretados por dois enfermeiros.
Nove participantes tiveram pelo menos um resultado não-reativo em pelo menos um ensaio. Vários participantes tiveram resultados não-reativos (falso-negativos) em múltiplos testes. De todos os 600 testes realizados, houve 16 resultados não-reativos, bem como 74 resultados de baixa reatividade.
O Dr. Mohammed Majam, que apresentou o estudo, concluiu que os resultados falsos negativos têm sérias implicações para os programas de auto-teste de VIH.
Análise científica da Clinical Care Options

Clinical Care Options é o provedor oficial de análise científica on-line da IAS 2019 por meio de resumos, slides para download, webinars rápidos de especialistas e comentários ClinicalThought.
