ВИЧ-специализированные услуги в Украине продолжаются, но находятся под давлением

Ольга Гвоздецка, Исполняющий Заместитель Главного Директора Центра общественного здравоохранения Министерства здравоохранения Украины, рассказала о ситуации в Украине на XIX Европейской СПИД конференции (EACS 2023), которая состоялась в Варшаве на прошлой неделе. Она заявила: «Война, начавшаяся 24 февраля 2021 года, изменила все».
414 Украинских больниц были повреждены или разрушены, а 254 медицинских работников погибли или получили серьезные ранения.
Состояние ВИЧ-специализированных служб в оккупированных регионах не известно. Число лиц, получающих ВААРТ в контролируемых правительством районах, сократилось с 130 000 в 2021 году до 121 000 в этом году. Число новых выявляемых случаев инфекции снизилось с 16 658 в 2021 году до 12 292 в 2022 году, в то время как доля запоздалой постановки диагноза (число CD4 ниже 350) выросла с 56% до 65%.
В то время как доля лиц, осведомленных о своем ВИЧ-позитивном статусе, и доля лиц, получающих ВААРТ и поддерживающих неопределяемый уровень вирусной нагрузки, остается на прежнем уровне, доля лиц, получающих АРТ, снизилась с 83% в прошлом году до 77% в этом году.
«Кроме этого, Украина испытывает полную регрессию бюджета финансирования услуг здравоохранения,» - добавила Гвоздецка. В 2021 году, впервые лечебно-профилактические услуги ВИЧ-инфицированному населению полностью предоставлялось Украинским правительством. В 2022 году эта ситуация резко изменилась в противоположную сторону: 85% бюджета на борьбу с ВИЧ-инфекцией предоставлялось Глобальным фондом и Планом Экстренных Мер против СПИД Президента США, а в 2023 году Украинское правительство вообще не выделило средств на борьбу с ВИЧ.
Внутренняя миграция и перемещение населения затронули наиболее нуждающиеся регионы страны, около пяти миллионов человек переехали из восточных регионов, примыкающим к восточной линии фронта в относительно безопасную западную часть страны и столько же эмигрировали за границу.
Многие украинские граждане, проживающие за рубежом, возвращаются домой для получения доступа к антиретровирусной терапии, хотя за последний год увеличилось число лиц, получающих ВИЧ-специализированную помощью за границей. Изначально Польша насчитывала наибольшее число беженцев с Украины, но многие из них эмигрировали дальше, так, по оценкам, 1,6 млн. украинских беженцев в Польше составляют 27% от общего европейского числа беженцев. И тем не менее, число украинцев, получающих ВИЧ-специализированную помощь в Польше, увеличилось с 2500 в 2022 году до 3396 в этом году. Многие из них до этого получали помощь в Украине.
Однако в настоящее время среди украинских беженцев в Польше растет число впервые выявленных случаев ВИЧ-инфекции. Профессор Милош Парчевски, Президент Польского научного СПИД сообщества, сказал в своем выступлении на конференции, что из 216 украинских беженцев с диагнозом ВИЧ-инфекции, выявленной в Польше, почти 70% относятся к случаям запоздалой диагностики, 40% из которых имели СПИД-индикаторные заболевания, чаще всего - туберкулез.
Комбинация инъекционных препаратов длительного действия очень эффективна в европейских когортных исследованиях
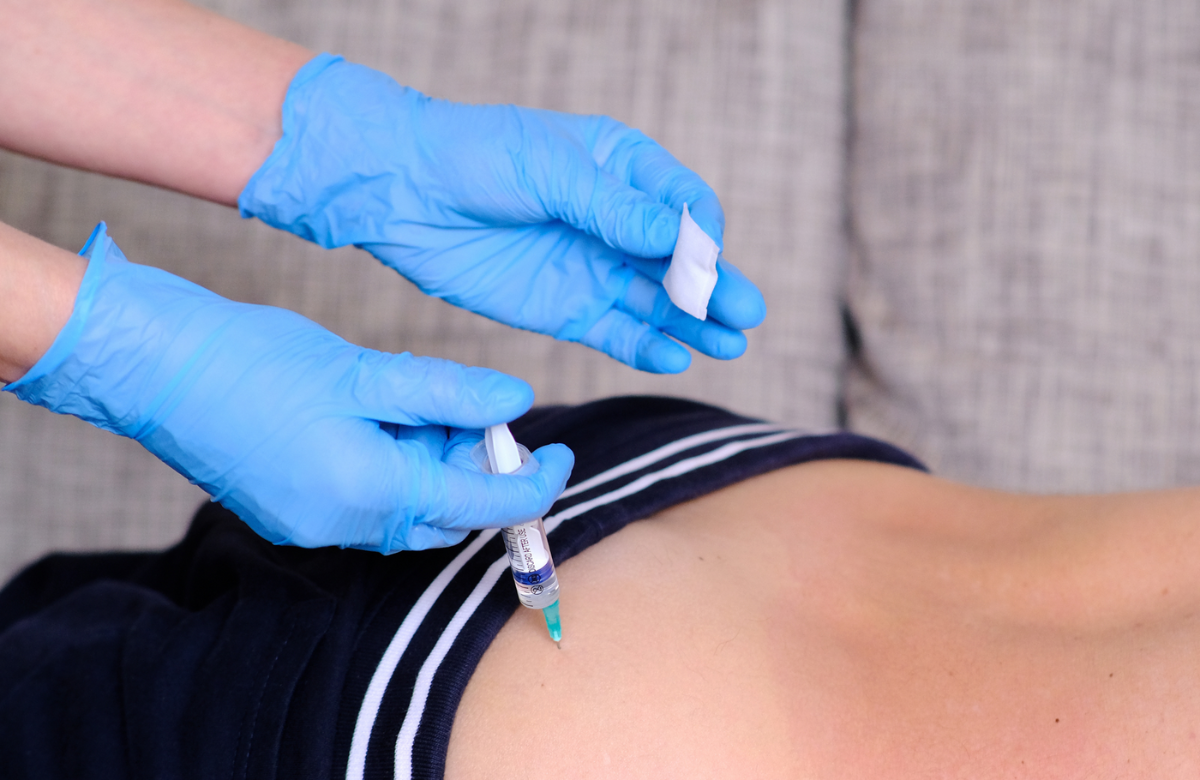
Каботегравир (Vocabria) и рилпивирин (Rekambys) длительного действия - первая комбинация пролонгированных инъекционных препаратов для лечением ВИЧ-инфекции. Комбинация была одобрена в Европейском Союзе в 2020 году для применения среди лиц с подавленным уровнем вирусной нагрузки. Когортные исследования, представленные на конференции, показали, что они были высокоэффективными.
Исследование в Нидерландах показало, что использование пролонгированных инъекционных препаратов «каботегравир+рилпивирин» не приводило к более частому возникновению рецидивирующей виремии, превышающей 200 копий/мл. Однако, проанализировав 5 случаев рецидивирующей виремии, исследователи отметили наличие высокого уровня резистентности вируса к одному или обоим инъекционным препаратам, что значительно ограничивает выбор других вариантов лечения.
Когорта ATHENA - общенациональная база данных, наблюдающая почти за каждых случаем ВИЧ-инфекции в Нидерландах. Результаты наблюдения за 619 ВИЧ-инфицированными лицами в базе данных ATHENA, которые перешли на инъекционные пролонгированные препараты до сентября 2023 года были представлены на конференции.
Каждый человек, перешедший на инъекционный режим терапии, сопоставлялся с двумя представителями этой же когорты, не изменившими режим терапии, для сравнения риска несостоятельности терапии. Не наблюдалось существенной разницы в показателе рецидивирующей виремии среди лиц, перешедших на инъекционный режим (0,9%) и контрольной группой (1,8%).
Доктор Аннемари Уенсинг из Университетского медицинского центра Утрехт подробно рассказала о пяти случаях неадекватного вирусологического контроля. Они наблюдались среди трех мужчин и двух женщин, одна из которых была транссексуалом. Во всех случаях представители получали инъекции с указанным двухмесячным интервалом.
Первый случай рецидивирующей виремии произошёл через три месяца после перехода на инъекционный режим терапии. У мужчины, который не принимал рекомендуемый одномесячный вводный курс таблетированных препаратов, когда инъекционные каботегравир и рилпивирин были впервые одобрены в Европе, уровень рецидивирующей виремии достиг 830 000 копий. У него была выявлена вирусная резистентность к рилпивирину.
Во втором случае вирусная нагрузка в конечном итоге достигла 610 000 копий после выявления первоначального рецидива виремии 260 копий. У этого участника была выявлена перекрестная резистентность к ингибиторам интегразы и ННИОТ.
В каждом случае рецидивирующей виремии, концентрация по крайней мере одного из инъекционных препаратов была на субоптимальном уровне; для более точного определения взаимосвязи между концентрацией препаратов и несостоятельности терапии необходимы дальнейшие исследования.
Исследователи сказали, что некоторые индивидуальные характеристики могли оказать влияние на ответную реакцию на лечение, например, высокий индекс массы тела. Но во всех случаях, несостоятельность терапии приводила к перекрестной резистентности и к утрате выбора терапевтических вариантов лечения, а также к неимоверному шоку как среди пациентов, принимающих лечение, так наблюдающих за ними специалистов.
Джесси Дюран Рамирес из Цюрихского университета (Швейцария) сообщил о результатах перехода на инъекционные препараты у 264 человек.
Менее 3% Швейцарской ВИЧ Когорты перешли на инъекционный режим терапии, а анкетный опрос показал высокий уровень удовлетворенности опрошенных таблетированными режимами терапии, наряду с опасением опрошенных в том, что двухмесячный интервал инъекций может привести к ограничению их свобод. Большее число людей будет заинтересовано в переходе на инъекционный режим при условии доступности режимов с 6-месячным интервалом инъекций.
Восемь из 264 человек, перешедших на инъекционный режим терапии, впоследствии вернулись на таблетированный режим. Двое их них - по причине побочных реакций к препаратам, один - по причине низкой концентрации рилпивирина в крови, четыре - по причинам, не связанным с лечением, и еще один - по причине неадекватного вирусологического контроля.
Исследование, проведенное в Брайтоне, Великобритания, также показало, что не все представители, которым можно было перейти на инъекционный режим терапии длительного действия, хотели это делать после обсуждения с врачом всех нюансов и последствий такого перехода. Из 160 человек, отобранных по критериям перехода на инъекционный режим, 52 не соответствовали этим критериям (главным образом по причине наличия у них резистентности, случаев рецидивирующей виремии или по причине потенциального взаимодействия лекарственных препаратов), 57 отказались от перехода на инъекционный режим, и 33 осуществили переход на инъекционный режим длительного действия, причем все из них продолжают удерживать неопределяемый уровень вирусной нагрузки.
Некоторые женщины во Франции используют доконтактную профилактику (ДКП), но только трансгендерные представители, как правило, принимают профилактику длительно

Один из плакатов на конференции показал, что большинство женщин, принимающих ДКП (регулярный прием препаратов для профилактики ВИЧ-инфекции) в одном из Парижских клинических центров, были трансгендерными представителями (60% от общего числа), при этом представители из Южной Америки - 78% от общего числа. Как и многие другие исследования по ДКП, результаты этого исследования подтвердили, что цис-женщины реже трансгендерных женщин продолжали принимать ДКП дольше нескольких месяцев.
В период с апреля 2017 года по апрель 2023 года, 175 женщин были обследованы на возможность их участия в программе ДКП, и 161 начали ее принимать. Их них 97 относились к представителям трансгендерного населения, и 64 - к представителям цис-населения. Большинство участниц (125) были родом из Южной Америки, 28 из Франции или других стран Европы и 8 из стран Африки к югу от Сахары.
К апрелю 2023 года 90 женщин прекратили прием ДКП. Многовариантный анализ показал, что трансгендерные женщины на 64% реже прекращали прием ДКП, чем цисгендерные женщины.
Половина цисгендерных женщин, начавших ДКП, прекратили прием профилактического препарата через пять месяцев после начала, в то время как на это потребовалось 20 месяцев среди трансгендерных женщин.
Профессор Жан-Мишель Молина, самый известный французский исследователь ДКП, сказал, что число мужчин-геев и мужчин бисексуальной ориентации во Франции, которые подвергаются достаточно высокому риску ВИЧ-инфекции, чтобы гарантировать прием ДКП, составляет 142 000 человек. В настоящее время только 42 000 мужчин принимают ДКП - 29,5% из всех нуждающихся.
Однако это число выглядит мизерным по сравнению с долей нуждающихся представителей из других ключевых групп населения, таких как: трансгендерные женщины и потребители инъекционных наркотиков. Жан-Мишель Молина сказал, что менее 1% из других рискованных групп нуждающегося населения принимают ДКП.
Ингибитор PD-1 «будигалимаб» может сдерживать рецидивы виремии
PD-1 является рецептором иммунного контроля на истощенных иммунных клетках. Обычно, рецептор регулирует Т-клеточную активность клеток, предотвращая их атаку против тканей самого организма. Некоторые опухоли могут захватывать PD-1, тем самым отключая ответную реакцию иммунитета на злокачественные клетки. Аналогично, у ВИЧ-инфицированных лиц обычно наблюдается повышенная экспрессия рецептора PD-1 и, как следствие, ослабленный ответ Т-клеток на инфицированные клетки.
Ингибиторы рецептора иммунного контроля, блокирующие PD-1, могут восстанавливать активность Т-клеток, поэтому ингибиторы PD-1 рецептора широко используются в качестве иммунотерапии при злокачественных опухолях. Профессор Жан-Пьер Рути (Центр здоровья при Университете имени МакГил в Монреале) сказал, что, теоретически, PD-1 ингибиторы также способны снижать истощение Т-лимфоцитов и восстановливать силу иммунитета у лиц с ВИЧ-инфекцией, а также они могут действовать в качестве средств, снижающих латентность клеток, чтобы «оголить» вирус.
«Будигалимаб» является экспериментальным ингибитором PD-1 рецепторов, используемым для достижения контроля над ВИЧ без приема ВААРТ - состояние, часто называемое клинико-лабораторной ремиссией или функциональным излечением. Жан-Пьер Рути предоставил результаты двух небольших исследований «будигалимаба», проведенных в США и Канаде.
В первом исследовании оценивалась безопасность и фармакокинетика однократной внутривенной (В/В) инъекции 10 мг препарата или подкожной инъекции 10–20 мг препарата у 32 человек на фоне приема ВААРТ без ее прерывания.
Второе исследование проводилось с тщательно-контролируемым аналитическим прерыванием ВААРТ. В исследовании приняли участие 41 человек с неопределяемой вирусной нагрузкой на фоне ВААРТ. На первом этапе исследования 20 человек получили две внутривенных инъекций будигалимаба в дозе 2 мг или 10 мг с интервалом в четыре недели, в то время как пять человек получили плацебо препарат. Они продолжали принимать ВААРТ в течение четырех недель после первой дозы будигалимаб, и должны были прервать ВААРТ после введения второй дозы экспериментального препарата; два участника исследования отказались от прерывания ВААРТ.
На втором этапе, 11 человек получили четыре инъекции будигалимаб в дозе 10 мг с интервалом в две недели, в то время как 5 человек получали плацебо. Все участники второго этапа прервали ВААРТ после первой дозы экспериментального препарата. Эта группа участников стала центром анализа эффективности экспериментального препарата.
Участники возобновляли прием ВААРТ при повышении вирусной нагрузки до уровня 1000 копий или выше (и ее удержании на этом уровне на протяжении 4 недель), при снижении уровня CD4 лимфоцитов ниже 350 (или более чем на 30% по сравнению с исходным уровнем), при появлении симптомов, ассоциируемых с ВИЧ-инфекцией, или при наступлении беременности. Участники имели возможность возобновления ВААРТ в любое время.
По объединенным результатам обоих исследований, будигалимаб был признан в целом безопасным и хорошо переносимым препаратом.
Медиана времени до виремии составила 29 дней в группе будигалимаба и 21 день в группе плацебо. Шесть из девяти участников, получивших будигалимаб и завершивших второй этап исследования, были признаны лицами с удовлетворительной ответной реакцией. В этой группе пиковый уровень рецидивирующей виремии составил около 10 000 по сравнению с 100 000 в группе плацебо.
Двое из одиннадцати участников, получивших четыре дозы экспериментального препарата, удерживали адекватный уровень вирусологического контроля без приема ВААРТ в течение полутора лет.
Согласно полученным результатам, исследователи пришли к выводу, что дальнейшее исследование будигалимаба гарантировано.
